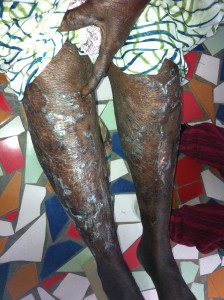
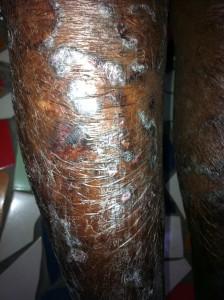
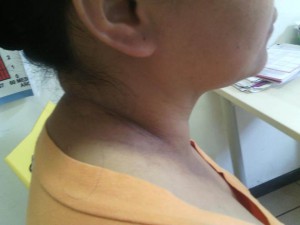
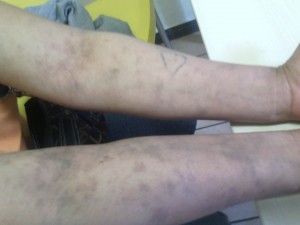
Imprescindible. Escrito por el Dr. Pascual Caballero desde su misión actual con MSF en Sudán del Sur.
Maaaaaaale (hola, en nuer)
Llevo ya unas semanas trabajando en este proyecto de Médecins Sans Frontières (MSF) en Lankien, Jonglei state.
Sabrás que pese a los intentos de Escocia, y los deseos de Artur Mas y los catalanistas, Sudán del Sur sigue siendo el país más joven del planeta: tras décadas de conflicto consiguieron la independencia de Sudán del Norte en Julio del 2011. Libertad no muy bien gestionada, pues las diferencias de sus líderes politico-militares estallaron en un nuevo conflicto, esta vez interno, que persiste desde Diciembre 2013, pleno de ataques a la población civil y estructuras sanitarias (desgraciadamente nos suena familiar en estos últimos tiempos lo de bombardear hospitales). Quizás hayas visto en algún rinconcito de los medios de des-información europeos el reciente asalto al hospital de Pibor, o las luchas e incendios en el campo de protección de civiles de Malakal. http://www.msf.es/noticia/2016/sudan-del-sur-msf-condena-atroz-ataque-al-campo-proteccion-onu-en-malakal
Ambos proyectos no pillan muy lejos de aquí, pero dicen que nuestra zona tiene poco interés estratégico, así que vivimos en relativa calma.
Sudán del Sur lidera una curiosa estadística mundial: número de reses bovinas por habitante. Estas tribus nilóticas han basado su modus vivandi desde hace siglos en el pastoreo nómada. En presencia de lluvias, las vacas proporcionan leche, sangre y carne en suficiente cantidad para mantener relativamente bien nutridas a estas comunidades. Siempre se ha dicho que las cabezas de ganado son los bancos del Tercer Mundo. Un dato muy llamativo en las semanas previas a la inseguridad alimentaria causada por sequías prolongadas es el descenso en picado del precio de la carne en los mercados. Espero no visualices pantallas, cadenas frigoríficas, batas blancas o camiones; imagina camellos, vacas o cabras, cercados en rediles de palos, o atados con cuerdas a estacas de madera, esperando al sol el cuchillo certero e impasible del matarife de turno, pues sus duenhos saben que dentro de lo malo, será más provechoso sacar algunas monedas por su carne, que perderlas extenuadas en la búsqueda infructuosa de pozos, abrevaderos y pastos.
El caso es que aún hoy en día, en pleno siglo XXI, el control de las reses supone luchas entre tribus, al más puro estilo del far-west. Ladrones que acuden a robar ganado a otros poblados, y si es preciso matan a los pastores (generalmente críos o adolescentes) que las custodian. Generalmente estas incursiones, como casi todos los delitos, ocurren de noche, y ya hemos presenciado como los jóvenes de la comunidad se movilizan rápido para proteger y defender a tiros a sus vacas, pues son el sustento de sus familias. Como no hay cobertura telefónica para móviles, la llamada se hace con voces y tiros al aire, pues las balas trazadoras (recubiertas con fósforo) marcan con su estela rosada en el cielo la dirección a la que hay que acudir; más tarde se escucha el sonido seco “pop-corn” de las armas en la lejanía, repeliendo a tiros a los agresores. Repito, Marzo 2016. Siglo XXI.
AK-47, Kalashnikov, pistolas … Armas cortas, armas largas… Están en las chozas. La gente no tiene para vivir, pero tiene para matar. A veces intencionadamente, a veces no. Esos tiros al aire (“happy shooting”) en parábola, una vez que las balas han alcanzado máxima altura, recobran velocidad por la fuerza de la gravedad, y pueden lesionar en su caída. Multitud de celebraciones de eventos deportivos o fiestas nacionales se saldan con muertos y heridos por esas balas perdidas. Así que estamos prevenidos de que en caso de oir muchos disparos, nuestra coordinadora de seguridad nos avisará para salir de nuestras chozas de barro y paja y buscar cobijo en el bunker, una cabanha con techo reforzado, y sacos terreros en los laterales.
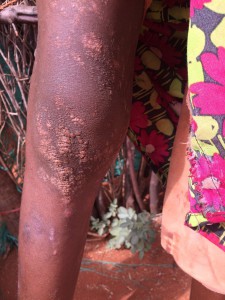
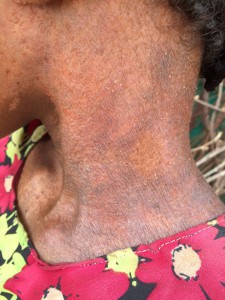
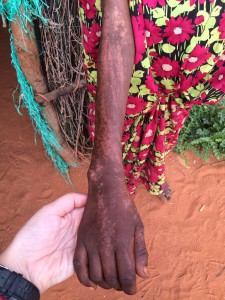
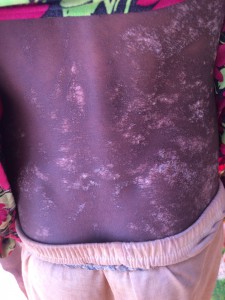
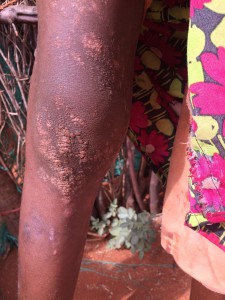
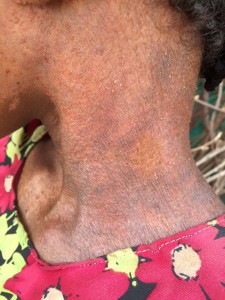
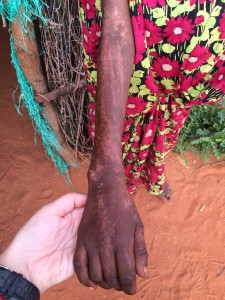
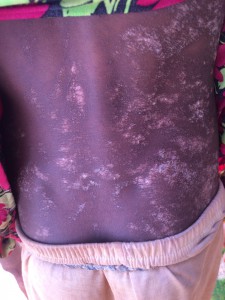
La presencia de tantas cabezas de bovino implica también la presencia de una enfermedad relativamente frecuente en el pasado en Espanha, especialmente en nuestra querida Málaga: la brucelosis, también llamada “fiebres de Malta”. Ante la ausencia de control sanitario, el contacto directo con las vacas infectadas, o la ingesta de leche sin hervir favorece la diseminación de una enfermedad totalmente prevenible con medidas de higiene. Pero no es la peor en este contexto. SIDA, tuberculosis, neumonías, meningitis, lepra, sarampión, tosferina, tétanos … Algunas te sonarán del calendario vacunal de tus hijos; aquí son parte de la vida ( y muerte) diaria de estas personas.
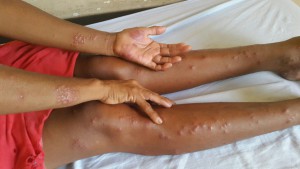
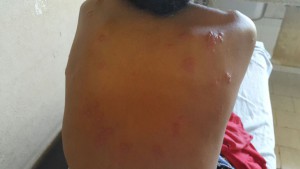
Y entre todas ellas, Sudán del Sur tiene el dudoso honor de liderar el ranking planetario de carga de malaria (paludismo) y de Kala Azar (leishmaniasis visceral), dos enfermedades olvidadas, pero que en esta region del cinturón subsahariano castigan severamente a ninhos y mayores, sin distinción.
Son 2 enfermedades por parásitos, transmitidas por mosquitos. La malaria, paludismo, tiene una distribución mucho mayor, y seguro que has tomado pastillas para prevenirla en viajes al Caribe o al continente africano. Parece que los denodados esfuerzos de muchos científicos e investigadores (como el equipo de Manhiça, Dr Alonso, Dr Bassat), con tanto corazón como cabeza, presagian un inminente control de esa enfermedad tan agresiva y mortífera.
Menos famosa es la leishmaniasis, o Kala Azar (fiebre negra, en hindi): fue descubierta hace 1 siglo por un militar británico (Dr Leishman) en la India, y es allí donde se están consiguiendo más avances para su tratamiento. No es curioso, más oportuno sería decir es significativo, que para la misma enfermedad en su versión canina existe vacuna para los perros, pero no para los humanos. Sí, sí, has leído bien. Perros occidentales bien protegidos, porque sus duenhos pueden pagar las vacunas. Pero prevención para sursudaneses, etíopes, yemeníes, indios ??? Si sus gobiernos no van a pagar, para qué invertir en investigar una vacuna ??? Negocio, puro negocio. “Las medicinas no deberían ser un lujo”. Y en esas estamos.
Hace unos días, encontré un post de Médicos Sin Fronteras en Facebook, en alusión a los enormes problemas de financiación de muchos fármacos y vacunas en los países en vías de desarrollo. Veníamos justo de participar en una campanha masiva de vacunación de sarampión, y adjunté las fotos de nuestra realidad. Ya sabes que esta organización fue fundada por médicos y periodistas durante la Guerra de Biafra (Nigeria, anhos 70’s), y uno de nuestros mandatos es el advocacy, el testimonio, la denuncia. Así que además del noble ejercicio de la Medicina, me permito compartir con vosotros estas líneas, estas ideas, estos sentimientos, estas convicciones.
En Facebook también leí hace poco el magnífico articulo “La inmediatez y la McDonalización” en el blog “Mi reino por un caballo” de mi querido y admirado colega, companhero de residencia y pese a ello amigo Dr Lloreda. Te dejo el enlace, dedícale unos minutos, posiblemente te haga reflexionar durante horas, seas o no de la profesión. http://www.mireinoporuncaballo.com/2016/03/la-inmediatez-y-la-mcdonalizacion.html?m=1
Qué linda es la Medicina: en contextos así, donde la población no tiene fácil acceso a estructuras sanitarias, los enfermos acuden en condiciones extremas, y presencias cuadros clínicos inimaginables en Occidente. Y mucho de lo estudiado en aquellos cursos en la Facultad, las oposiciones del MIR, y los años de formación en el hospital resurge con frescura inusitada al auxilio de pacientes (ninhos y adultos) desatendidos durante anhos de miseria y conflicto. Aunque no siempre tienes soluciones. Tu niño tiene una cardiopatía congénita de libro, pero aquí, hoy, en Sudán del Sur, no tiene solución. Nos jodemos, porque a mí también me duele. Menos que a tí, porque es tu hijo, pero me duele, porque sé que el equipo de Victorio, Bea, Lourdes y Nacho harían maravillas con él. Pero aquí, hoy, no es posible. Tu dolor en el estómago y los vómitos con sangre vienen de esa masa dura como una piedra en tu abdomen, tiene toda la pinta de un tumor, pero aquí, hoy, en Sudán del Sur, no te podemos curar, tan solo vamos a darte medicamentos para intentar controlar el dolor, que va a ser mucho. Y te vas a morir de esto, pronto. Lo has comprendido ?? El traductor se ha expresado con tanta crudeza como yo ?? Porque es lo que hay, compadre. Ni más ni menos. Y el paciente te mira, y te dice, sí, sí, es la voluntad de Dios. Y tú le miras a los ojos y piensas, “la madre que nos parió”. De qué carajo me puedo quejar yo ???
Y eso cuando das con el diagnóstico. Recuerdo lo que me decía mi maestro al inicio de mi andadura en Sydney-París: “Pascu, ten cuidado, que los puestos de oficina engordan el ego; no te olvides que el contacto con el paciente es el que te humaniza”. Si miras al espejo verás una identificación que dice “pediatra referente. Advisor. Consejero …”. La gente te pregunta para que los guíes, como experto. Pertenezco al grupo internacional de trabajo, tengo reunion acá, me recogen allá, etc … Pero si miras al paciente, verás un caso que no consigues resolver, unos síntomas que no acabas de controlar, unos problemas que persisten, una familia que se agobia, una vida que se acaba.
Humildad, que la vida es muy larga.
Gracias, Lankien, por esta magnífica oportunidad: me considero muy afortunado por pertenecer a este colectivo de guerreros de paz que peleamos contra el sinsentido, contra la malnutricion, contra las enfermedades, contra el odio.
Cuando miro las estrellas por la noche antes de entrar a dormir en el tukul, pienso y siento q todo pasa porque tiene que pasar, quizás la humanidad necesita tocar fondo para cambiar el rumbo. Llevamos anhos y anhos viendo impasibles como se agranda la diferencia Norte Sur. Fijate que planazo nos presenta el 2016: Afganistan, Irak, Siria, Yemen, Somalia, RCA, Congo, Sudan, Nigeria, Ebola, Zika … Una oportunidad estupenda para replantear nuestras vidas, como individuos, como sociedades, como planeta.
Como dice mi maestro, todo es perfecto…
Te mando abrazos desde el alma, y aunque ya no sea pediatra consejero, dejame que recomiende mirar a tu alrededor para apreciar todo lo que te rodea: techo, nevera, grifo, ducha, cama, armario, calzado, vacunas, urgencias, hospitales, escuelas, recogida de basuras. Paz. Paz. Paz.
Feliz ahora, queridos amigos !! Namaste.